 病因
病因
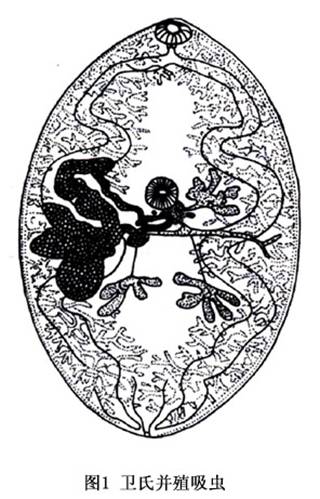
病因:成虫雌雄同体,虫体肥厚,活体常伸缩变形,固定后标本椭圆形。腹面较平,背面较隆凸;体长约7~12mm,宽4~8mm;体表布满小棘刺;前端有个口吸盘,腹面中部偏前有一个腹吸盘,肠管呈螺旋状弯曲。一个分叶的卵巢,与子宫并列于腹吸盘之后。一对分支的睾丸,左右并列,位于体后部两肠支之间。卵黄腺发达,满布虫体两侧。虫卵金黄色,椭圆形,长80~180μm 。宽40~60μm 。前端稍宽,有扁平卵盖,卵壳厚薄不均,卵内有一个胚细胞和10余个卵黄细胞。
卫氏肺吸虫的生活史成虫寄生于人及犬、猫、猪等家畜,及虎、豹、狼狐等野兽的肺组织内,产出的虫卵随痰咯出,被第一中间宿主川卷螺吞入体内,经胞蚴、母雷蚴、子雷蚴各阶段发育繁殖,产生许多尾蚴。尾蚴从螺体逸出后,侵入第二中间宿主溪蟹、及蝲蛄的肌肉和内脏,形成囊蚴。人类及其他动物生食或半生食含有囊蚴的石蟹、蝲蛄或溪水即可受染。囊蚴入肠。蚴虫逸出,在体内游动,至肺与其他内脏及皮下、肌肉等处发育为成虫后,产卵并形成囊肿(图1)。
 发病机制
发病机制
发病机制:卫氏并殖吸虫后尾蚴在宿主小肠内脱囊后,穿过肠壁时可引起浆膜上的点状出血,进入腹腔移行时可引起腹膜的纤维素性炎症,患者此时可出现
腹痛及
腹泻。童虫经肝面穿过横膈而进入胸腔时,可引起胸膜炎及粘连。有少数虫体可进入肝脏,而引起肝脏的损害。也有少数虫体仍在腹腔内继续发育成熟、产卵,在腹腔脏器表面及横膈腹面形成许多囊肿及虫卵结节。
童虫进入肺脏后可引起肺组织的破坏和出血,其病变常呈窟穴或隧道状,其内有血液,也常可见到虫体及虫卵,周围的炎症反应并不明显。在X线下可见到边缘模糊的浸润性阴影。以后病灶坏死区附近出现炎性渗出,主要为酸性粒细胞,还有多量中性粒细胞及小圆形细胞,并逐渐形成酸性粒细胞性脓肿,随后产生肉芽组织而形成薄膜状脓肿壁,内容物逐渐变成流动性赤褐色液体。因虫体的移动而数个脓肿连在一起,互相沟通,切面呈多房性囊肿状,在X线下呈多房性囊性阴影。以后脓肿内容物逐渐变为褐色黏稠半流动性液体,镜下可见大量夏科雷登结晶和虫卵。囊壁因大量肉芽组织增生而变厚,肉眼上呈结节状或球形虫囊,在人体囊内常仅有一条虫体,X线下则可见到结节状阴影。囊壁周围常可见到虫卵肉芽肿。当虫体死亡或转移后,脓肿的内容物逐渐被吸收,代之以肉芽组织,最后形成瘢痕或钙化灶,X线下则为硬结性或钙化阴影。虫体也可从肺组织窜至纵隔,沿大血管根部向上移行,沿颈内动脉周围的软组织向上穿行而到达颅底部,经破裂孔或颈静脉孔进入颅腔及大脑。虫体在脑内穿行,形成互相沟通的囊肿,在脑内可找到成虫及虫卵。
 临床表现
临床表现
临床表现:潜伏期长短不一,短者2~15天,长者1~3个月。本病分为急、慢性两期。
1.急性期 由于入口之囊蚴达肠后,经消化液作用,蚴虫脱囊而出,穿透肠壁进入腹腔,发育为童虫后在腹腔内移走,引起腹膜炎及粘连。1~3周内,多数童虫穿过横膈入胸腔,产生胸膜炎。最后入肺,形成囊肿,并发育为成虫而产卵。患者常在感染1周内出现畏寒、发热,呈弛张热,
腹痛、
腹泻、酱色大便,乏力、盗汗、食欲缺乏。2~3周后出现胸痛、咳嗽、气喘等胸部症状。此外,可有
荨麻疹,白细胞总数及嗜酸性粒细胞增多。
2.慢性期 本期典型症状为咳嗽、
咳血痰,常呈果酱样或烂桃样、痰中常可找到夏科-莱登晶体及大量虫卵。按主要病变及症状所在部位,可分下列各型:
(1)肺型:肺部主要病变是脓肿和囊肿,多位于横膈面、纵隔面或肺的浅层组织内。囊肿小者如米粒,大者直径达2cm,其中可找到虫卵、童虫或成虫。临床典型症状为咳嗽、
咳血痰,常呈铁锈样、果酱样或烂桃样,胸痛时发时止,多在腋间或下胸部。少数可有呼吸困难,气喘或
胸腔积液。体征多不明显,胸部X线检查早期可见边缘模糊、密度加深的圆形浸润性阴影;中期可见边缘锐利的圆形或椭圆形,单房或多房,囊性或实质性,大小不等的阴影;晚期可见大小不等的点状或索状致密阴影,胸膜粘连与增厚。肺型症状亦常与其他类型并存。
(2)腹型:当囊虫在腹腔内移行,可引起广泛的炎症性反应和粘连,并形成囊肿,分散各处或聚集成团,使腹膜表面粗糙不平。结肠及小肠浆膜充血,脏器和组织间有不同程度粘连,很少出现
腹水。临床可有
腹痛、
腹泻、呕吐、
便血等表现,偶见剧烈
腹痛如急腹症。腹部有时可触及结节和包块。
(3)肠型:以
腹痛、
腹泻、黏液血便为主,大便中可找到虫卵。
(4)脑型:脑部病变多在颞叶和枕叶,亦可波及白质和内囊、基底部和侧脑室,以右侧多见,局部囊肿可致脑室通路阻塞,形成脑室萎缩或扩大、视神经受压等。囊内可见大量虫卵,有时可见虫体。脊髓病变多见于第10胸椎平面以下,可因虫体行走而引起病变部位的改变。临床上有发作性或持续性
头痛、呕吐、癫痫、失语、视力障碍、颈项强直,凯尔尼格征和布鲁津斯基征可阳性。
(5)脊髓型:以四肢及躯干感觉异常,运动障碍、
瘫痪、排尿排便困难等
脊髓压迫症状为主。
(6)结节型:有时童虫贯穿至肌肉及皮下,发育为成虫。形成皮下结节和包块,镜观为典型嗜酸性肉芽肿,中心为灰黄色坏死组织,含夏科-莱登晶体。可查见虫卵、童虫或成虫。以皮下及肌肉结节为主要表现,以下腹部至大腿之间为多,次为背、臀、会阴部等处,位置较深,直径1.2cm,单个或数个相连,质较坚韧,能移动,稍有压痛。虫体离去后,结节炎症消退,留有细小纤维块。
本期临床特点:游走性,由于童虫或成虫游走,故常有旧病变消失,新病变出现,以致各种症状、体征此起彼伏、出没无常、变化多端。全身症状不明显,病人大多饮食正常。早期常见白细胞及嗜酸性粒细胞增多。脑型及脊髓型病人急性活动期常有颅压增高、细胞数轻度增加,并出现嗜酸性粒细胞,蛋白质轻度或中度增加。慢性病人如病变不活动,脑脊液正常。补体结合试验常呈阳性反应。
 实验室检查
实验室检查
实验室检查:
1.虫卵检查 痰、粪及各种体液内查见虫卵,或皮下结节活检见虫卵或虫体,即可确诊。
2.免疫学诊断
(1)皮内试验:以1∶2000肺吸虫抗原0.1ml前臂皮内注射,15~20min后,皮丘≥12mm,红晕≥25mm者为阳性反应。可作筛选检查。
(2)
补体结合试验:阳性率可达100%,但与华支睾吸虫病及麻风病人的血清有交叉反应。脑型肺吸虫病患者的脑脊液呈阳性反应时,具有特异性诊断价值。
(3)酶联免疫吸附试验:敏感性好,特异性高。此外,间接红细胞凝集试验,琼脂双向扩散、对流免疫电泳、免疫荧光、放射免疫测定等,均可检测血清中特异性抗体。
(4)斑点-酶联免疫吸附试验(Dot-ELISA):近年来建立的本法以并殖吸虫的特异性单抗检测病人血清中相应抗原,有较好的特性和敏感性。
 诊断
诊断
诊断:
1.临床诊断 患者曾在流行区旅居,有过生食或半生食溪蟹、蝲蛄、虾或溪水史,并有下列临床表现之一者,应考虑本病的可能,并作进一步检查。
(4)持续性嗜酸性粒细胞增多。
(5)胸片见有蚕豆大小单房或多房囊状阴影。
2.实验室诊断
(1)虫卵检查:痰、粪及各种体液内查见虫卵,或皮下结节活检见虫卵或虫体,即可确诊。
(2)免疫学诊断:
① 皮内试验:以1∶2000肺吸虫抗原0.1ml前臂皮内注射,15~20min后,皮丘≥12mm,红晕≥25mm者为阳性反应。可作筛选检查。
② 补体结合试验:阳性率可达100%,但与华支睾吸虫病及麻风病人的血清有交叉反应。
脑型肺吸虫病患者的脑脊液呈阳性反应时,具有特异性诊断价值。
③ 酶联免疫吸附试验:敏感性好,特异性高。此外,间接红细胞凝集试验,琼脂双向扩散、对流免疫电泳、免疫荧光、放射免疫测定等,均可检测血清中特异性抗体。
④ 斑点-酶联免疫吸附试验(Dot-ELISA):近年来建立的本法以并殖吸虫的特异性单抗检测病人血清中相应抗原,有较好的特性和敏感性。
⑤ 其他检测:肺和胸膜病变可行胸部X线摄片检查,脑脊髓型患者可行头颅摄片、CT、MRI,脑电图检查等也有帮助。
 治疗
治疗
治疗:
1.对症治疗 重点放在咯血、脑型和脊髓型病人的照顾上,给予相应的药物对症治疗。
2.杀虫治疗
(1)吡喹酮:对本病有良好疗效。总剂量120~150mg/kg,分2~3次在2天内服完,疗效显著。脑型患者宜给2个疗程,间隔1周。副作用轻微,停药后即可消失。
(2)
硫氯酚(bithionol,
别丁bitin)1.5~3.0g或每天40~50mg/kg,分3次,每天或隔天口服。肺型疗程10~15个治疗日,脑型可重复2~3个疗程。病变已钙化、萎缩和非活动性者无效。有肠寄生虫者可先驱虫。副反应有恶心、呕吐、食欲缺乏、腹痛、腹泻、口腔或肛门的刺激症状等,停药后即可消失。有的病例于杀虫过程中发生异性蛋白反应而出现荨麻疹,重者可有过敏性休克或喉头水肿等,可予皮质激素,并暂停用药,孕妇及有严重心、肝、肾等疾病者忌用。
3.手术疗法 脑型及脊髓型肺吸虫病有压迫症状者,手术治疗有效,但病变已萎缩者,手术难以奏效;腹型及结节型,必要时亦可手术治疗。



 流行病学
流行病学
 病因
病因
 发病机制
发病机制
 临床表现
临床表现
 实验室检查
实验室检查
 其他辅助检查
其他辅助检查
 诊断
诊断
 鉴别诊断
鉴别诊断
 治疗
治疗
 预后
预后
 预防
预防